Les soins de support
Découvrez dans cette section tous les soins de support, appelés aussi traitements/interventions ou solutions non médicamenteuses. Complémentaires aux traitements médicamenteux et essentiels pour une prise en charge globale.
Dernière mise à jour : mars 2026 |Durée de lecture totale : 138 minutes.
Une prise en charge globale
La prise en charge de l’endométriose ne repose pas uniquement sur les traitements médicamenteux ou chirurgicaux. En raison de la complexité de la maladie — douleur chronique, fatigue, retentissement digestif, urinaire, sexuel, psychologique et social — une approche globale est souvent nécessaire.
Les soins de support et les interventions non médicamenteuses regroupent l’ensemble des accompagnements visant à améliorer la qualité de vie, à réduire les symptômes, à soutenir les capacités d’adaptation et à limiter les conséquences fonctionnelles de la maladie. Ils ne remplacent pas les traitements médicaux lorsqu’ils sont indiqués, mais peuvent s’y associer de manière complémentaire.
Ces interventions peuvent agir sur différents plans :
- modulation de la douleur (mécanismes périphériques et centraux),
- réduction du stress et de l’hypervigilance corporelle,
- amélioration du sommeil,
- soutien psychologique,
- maintien de la mobilité et de la fonction,
- accompagnement des dimensions relationnelles et professionnelles.
- et bien d’autres.

Certaines de ces approches sont intégrées aux parcours de soins conventionnels et exercées par des professionnel·les de santé réglementé·es (kinésithérapie, psychothérapie, éducation thérapeutique, etc.). D’autres relèvent de pratiques complémentaires dont le niveau de preuve scientifique et le cadre réglementaire sont variables.
L’objectif de cette page est de présenter ces différentes options, leurs fondements, leur cadre d’exercice et les points de vigilance associés, afin de permettre une compréhension éclairée de leur place dans une stratégie de prise en charge globale, individualisée et coordonnée. Ses informations ne se substituent pas à un avis médical ou spécialisé personnalisés. Les niveaux de preuve de chaque intervention sont clairement mentionnés pour permettre des choix éclairés.
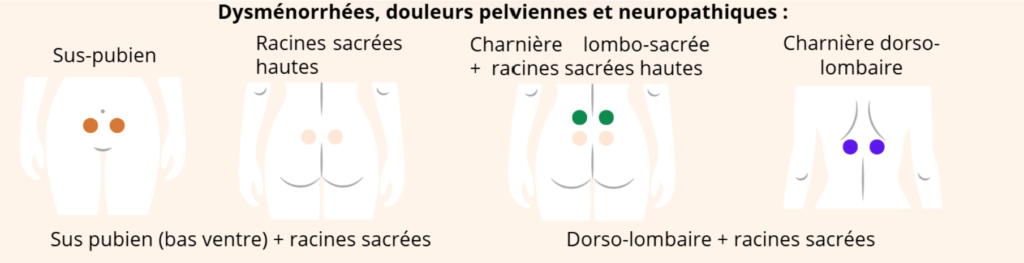
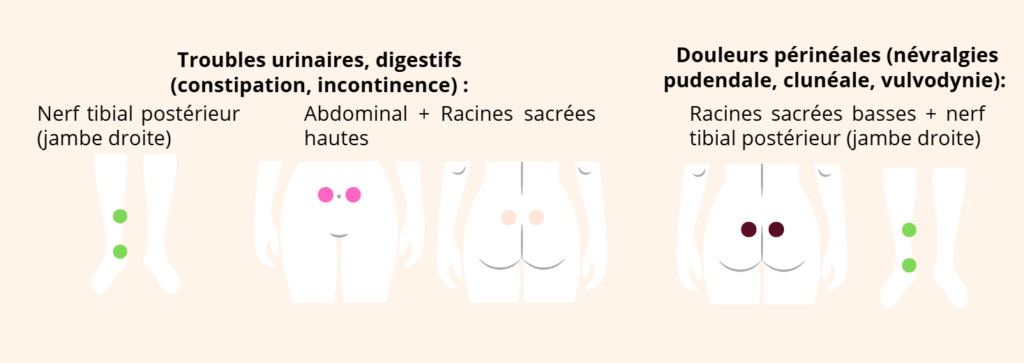
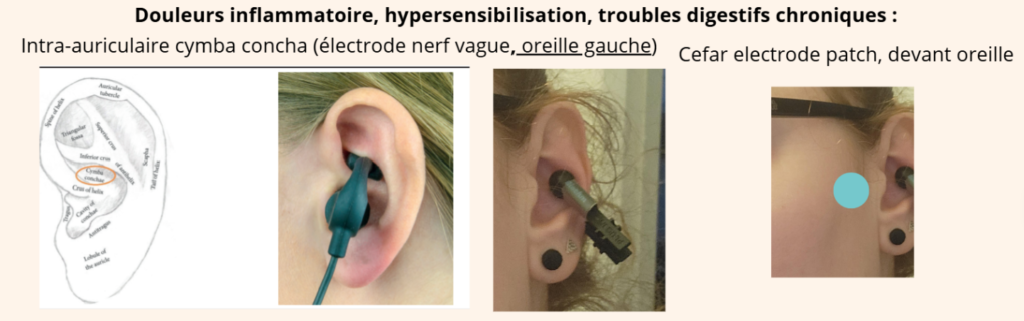
La TENS
Qu’est-ce que la TENS ?
La TENS (Transcutaneous Electrical Nerve Stimulation) est une méthode non invasive de neurostimulation électrique transcutanée utilisée pour moduler la douleur en stimulant les nerfs via des électrodes sur la peau. Elle est largement utilisée pour soulager différentes douleurs aiguës ou chroniques.
On utilise pour cela un petit appareil émettant de faibles courants électriques réglables (fréquence, intensité, durée d’impulsion) qui activent des fibres nerveuses sensorielles.
Principes, indications et effets
Prescriptions, remboursements et modèles
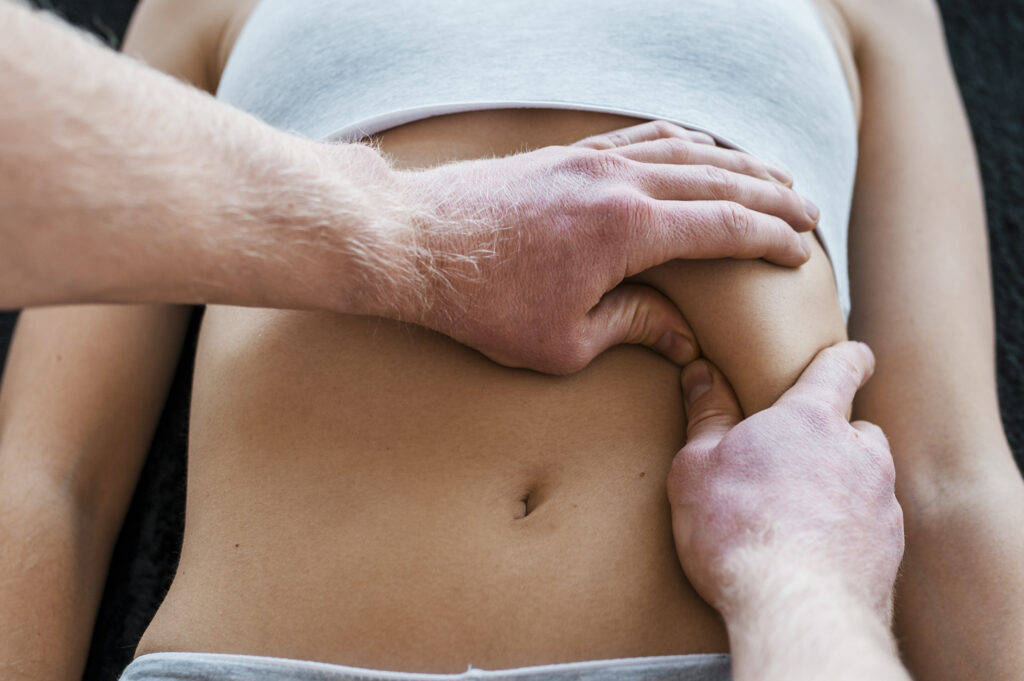
La kinésithérapie et technologies associées
Une prise en charge essentielle et sous-estimée
Si les traitements hormonaux et chirurgicaux occupent une place centrale dans la prise en charge, ils ne parviennent pas toujours à réduire durablement la douleur. En particulier lorsque celle-ci est entretenue par des dysfonctionnements myofasciaux, une sensibilisation centrale ou des troubles fonctionnels du plancher pelvien.
La kinésithérapie, et plus spécifiquement la kinésithérapie pelvi-périnéale, constitue une approche complémentaire dont les bénéfices sont de mieux en mieux documentés. Plusieurs essais contrôlés randomisés (ECR) et revues systématiques publiés ces dernières années plaident pour son intégration systématique dans un parcours de soins pluridisciplinaire.
L’un des points les plus importants à comprendre est que la kinésithérapie ne traite pas les lésions endométriales elles-mêmes, mais agit sur les mécanismes qui entretiennent et amplifient la douleur, souvent de façon indépendante de la charge lésionnelle.
Le consensus CNGOF & Convergences PP (2025), établi par 14 professionnels de santé et 2 représentants d’associations de patientes après consultation de 108 experts français, inclut la prise en charge non médicamenteuse, dont la kinésithérapie dans ses recommandations de bonne pratique pour les douleurs pelviennes chroniques associées à l’endométriose.
Technologies et appareils en kinésithérapie pour l’endométriose : técarthérapie, LPG, vibrations et outils d’auto-soin
Au-delà du travail manuel du kinésithérapeute, un ensemble de technologies physiques vient aujourd’hui compléter l’arsenal thérapeutique disponible pour les femmes atteintes d’endométriose. Radiofréquence (técarthérapie), endermologie (LPG Cellu M6), vibrations focales, vibrations corporelles globales : chacune de ces approches repose sur des mécanismes d’action distincts, avec des niveaux de preuve variables.
Cet article fait le point sur ces technologies : ce qu’elles sont, comment elles agissent, ce que dit la littérature, et dans quels contextes cliniques elles peuvent être proposées. Il aborde également les outils d’auto-soin à domicile, en particulier la baguette pelvienne vibrante, notamment celle commercialisée par la marque Bivea, qui prolongent la démarche thérapeutique entre les séances.
La nutrition et l’alimentation
Pendant longtemps, la nutrition n’a pas eu de place officielle dans les recommandations cliniques sur l’endométriose. Ce silence institutionnel commence à se fissurer : une littérature scientifique croissante de revues systématiques, méta-analyses, essais contrôlés randomisés, documente le rôle que peuvent jouer les choix alimentaires dans la modulation de l’inflammation, du stress oxydatif, du climat hormonal et du microbiote intestinal, autant de mécanismes directement impliqués dans la physiopathologie de la maladie.
En France, le diététicien-nutritionniste Fabien Piasco est l’une des figures instigatrices de la prise en charge nutritionnelle pour l’endométriose : son ouvrage L’alimentation anti-endométriose, paru pour la première fois en 2017 et aujourd’hui à sa 7ème édition augmentée (plus de 300 pages et 300 références scientifiques), est devenu la référence francophone incontournable sur le sujet, citée aussi bien par des patient·es que par des professionnel·les de santé. Son approche repose sur un postulat que la science commence à étayer solidement : l’endométriose est entretenue par trois « engrais » : l’inflammation, le stress oxydatif et les déséquilibres hormonaux, et l’alimentation peut agir sur ces trois paramètres simultanément. Toutefois, son approche ne fait pas l’unanimité auprès des professionnel·les de la nutrition et soignant·es.
Cet article fait le point sur l’état actuel des preuves scientifiques, en distinguant ce qui est solidement établi de ce qui reste exploratoire, et en présentant l’approche alimentaire la plus documentées dans l’endométriose : l’alimentation anti-inflammatoire/méditerranéenne, ainsi que les évictions alimentaires apportées par le protocole FODMAP.
La psychologie et psychothérapie
L’endométriose n’est pas « seulement » une maladie physique. Elle est aussi, pour des millions de personnes, une expérience psychologiquement dévastatrice : des années de douleurs minimisées, une identité remaniée, une vie sexuelle perturbée, une fertilité incertaine, une fatigue que personne ne voit. Il n’est donc pas étonnant que la littérature scientifique documente de manière cohérente une prévalence significativement élevée de troubles anxieux, dépressifs et post-traumatiques chez les personnes atteintes d’endométriose, comparativement à la population générale.
La réponse à cette réalité ne peut pas être uniquement pharmacologique ou chirurgicale. La prise en charge psychologique et psychothérapeutique représente un pilier complémentaire essentiel à la fois pour :
- réduire la souffrance émotionnelle,
- pour agir sur la perception de la douleur chronique,
- et pour prévenir l’installation de comorbidités psychiatriques durables.
Cet article fait le point sur ce que dit la recherche scientifique sur les interventions psychologiques dans l’endométriose, sur les principales modalités disponibles en France, et sur les conditions pratiques d’accès et de remboursement.
Note de renvoi : Les causes et mécanismes des souffrances psychologiques dans le parcours de l’endométriose font l’objet d’un d’une page dédiée.
Activité physique et endométriose : yoga, APA et activités sportives douces
Le mouvement comme médicament : l’idée peut sembler paradoxale pour des personnes dont la douleur est parfois si intense qu’elle empêche de marcher, de travailler, de sortir du lit. Et pourtant, une littérature scientifique en plein essor — revues systématiques, méta-analyses, essais contrôlés randomisés — s’accorde à documenter les bénéfices de l’activité physique régulière et adaptée dans l’endométriose (et de nombreuses autres pathologies douloureuses comme la fibromyalgie) : réduction de la douleur pelvienne, amélioration de la qualité de vie, effets anti-inflammatoires, modulation hormonale et soutien à la santé mentale.
Bien sûr, tout exercice n’est pas équivalent. La clé est l’adaptation : adapter l’intensité, la modalité et la fréquence aux capacités du moment, au stade de la maladie, à la phase du cycle, et aux objectifs thérapeutiques de chaque individu. C’est précisément l’objet de l’Activité Physique Adaptée (APA), désormais reconnu en France comme thérapeutique non médicamenteuse par la Haute Autorité de Santé(HAS) et encadré par un cadre réglementaire renforcé depuis 2023. Mais également d’autres pratiques non réglementées comme le yoga postural adapté (dont la yoga thérapie), recommandée par la HAS pour l’endométriose par la et de nombreux spécialistes.
Cet article présente les preuves scientifiques disponibles sur les principales modalités d’activité physique dans l’endométriose, les recommandations officielles actuelles, et les ressources pratiques pour trouver comment et avec qui pratiquer en France.
La sexothérapie et sexologie
La sexualité est souvent la grande absente des consultations sur l’endométriose. On parle de douleur, d’imagerie, de chirurgie, de traitement hormonal, mais rarement de ce que vivent les femmes dans leur intimité, dans leurs relations, dans leur rapport à leur propre corps. Et pourtant, les chiffres sont éloquents : 47 % à 70 % des femmes atteintes d’endométriose souffrent de dysfonction sexuelle (World Endometriosis Research Foundation ; Sarvestani et al., Reproductive Health, 2024), ce qui en fait l’une des pathologies gynécologiques les plus délétères pour la vie sexuelle.
La sexothérapie représente l’une des réponses thérapeutiques les plus directement ciblées sur cette dimension. Pourtant, elle reste peu prescrite, peu connue, et souvent mal comprise, aussi bien des patientes que des professionnels de santé qui les accompagnent.
Cet article fait le point sur l’amplitude réelle des troubles sexuels dans l’endométriose, les preuves scientifiques disponibles sur les interventions sexothérapeutiques, les approches et techniques utilisées, leur articulation avec les autres prises en charge (kinésithérapie pelvi-périnéale, psychothérapie), et les modalités pratiques d’accès en France.
Sources bibliographiques
Kinésithérapie et endométriose
Muñoz-Gómez E. et al. — Effectiveness of a Manual Therapy Protocol in Women with Pelvic Pain Due to Endometriosis: A Randomized Clinical Trial — J Clin Med, 2023, 12(9):3310. DOI: 10.3390/jcm12093310
Raimondo D. et al. — Effects of Pelvic Floor Muscle Physiotherapy on Urinary, Bowel, and Sexual Functions in Women with Deep Infiltrating Endometriosis: A Randomized Controlled Trial — PMC/MDPI, 2024. PMCID: PMC10818504
Álvarez-Salvago F. et al. — Effect of a Multimodal Supervised Therapeutic Exercise Program on Quality of Life, Pain, and Lumbopelvic Impairments in Women With Endometriosis Unresponsive to Conventional Therapy: A Randomized Controlled Trial — Arch Phys Med Rehabil, 2023
Can G. et al. — Physiotherapy for endometriosis-associated pelvic pain: a systematic review and meta-analysis — Pain Medicine (Oxford Academic), 2025. DOI: 10.1093/pm/pnaf083
Carralero Martínez A. et al. — Efficacité de la radiofréquence monopolaire capacitive résistive dans le traitement par physiothérapie des douleurs pelviennes chroniques : une étude randomisée contrôlée — Neurourology and Urodynamics, 2022
Casale R. et al. — The analgesic effect of localized vibration: a systematic review. Part 1: the neurophysiological basis — Eur J Phys Rehabil Med, 2022;58(2):306-315. DOI: 10.23736/S1973-9087.22.07415-9
Calabrò RS, Billeri L., Porcari B. et al. — When Two Is Better Than One: A Pilot Study on Transcranial Magnetic Stimulation Plus Muscle Vibration in Treating Chronic Pelvic Pain in Women — Brain Sciences, 2022;12(3):396. DOI: 10.3390/brainsci12030396
Berghmans B. — Pelvic pain caused by endometriosis — a systematic overview about conservative options — ICS 2024, Abstract #478
CNGOF & Convergences PP — Douleurs pelviennes associées à l’endométriose — Consensus formalisé d’experts — EM-Consulte, 2025 Lacroix J. — Intérêt de la prise en charge kinésithérapique chez les femmes ayant des douleurs pelviennes provoquées par l’endométriose — Revue de littérature, DUMAS/CNRS, 2021
Dubinskaya A., Horwitz R., Scott V. et al. — Is it time for doctors to Rx vibrators? A systematic review of pelvic floor outcomes — Sexual Medicine Reviews, 2023;11(1):15-22. DOI: 10.1093/sxmrev/qeac008
Stratton P. et al. — Association of Chronic Pelvic Pain and Endometriosis With Signs of Sensitization and Myofascial Pain — Obstet Gynecol, 2015, 125(3):719-728
Gulick D., Campbell S., Palombaro K. — Effectiveness of Vibration on Myofascial Trigger Points — World Journal of Yoga, Physical Therapy and Rehabilitation, 2023. DOI: 10.33552/WJYPR.2023.04.000583
Falzon N. — Haute fréquence et douleurs périnéales chroniques — Revue de littérature, DUMAS/CNRS, 2022
AFENA — Prise en charge kinésithérapie ostéopathie endométriose — afena.fr, 2023 (synthèse de littérature, dont étude Carralero Martínez 2022)
Gruenwald I., Gutzeit O., Petruseva A. — Low-intensity shockwave for treatment of vestibulodynia: a randomized controlled therapy trial — J Sex Med, 2021;18:347-352
Fondation pour la Recherche sur l’Endométriose — Pourquoi LPG est devenu mécène de la Fondation Recherche Endométriose — fondation-endometriose.org, juin 2024
LPG Medical — Retour positif sur le nouveau protocole de prise en charge des symptômes de l’endométriose — Anne-Sophie Miloszyk, kinésithérapeute — blog.lpgmedical.com
Bivea — Fiches techniques des baguettes pelviennes (classique, vibrante, chauffante, pliable) — bivea.fr (dispositifs médicaux de classe I, conçus par une kinésithérapeute)
Raimondo D. et al. — Prevalence and Risk Factors of Central Sensitization in Women with Endometriosis — J Minim Invasive Gynecol, 2023, 30(1):73-80
Wójcik M. et al. — Physiotherapy Management in Endometriosis — Int J Environ Res Public Health, 2022, 19(23). PMCID: PMC9740037
Becker CM. et al. — ESHRE guideline: endometriosis — Human Reproduction Open, 2022, hoac009
Namazi G. et al. — Myofascial pelvic pain: the forgotten player in chronic pelvic pain — Curr Opin Obstet Gynecol, 2024, 36(4):273-281
Toprak Celenay S, Mete O, Bayraktar N, Naz I. — Effects of Kinesio Taping on pain, disability and function in patients with dysmenorrhea. J Back Musculoskelet Rehabil. 2020. — ECR, mais effectif limité (~40 personnes) ; résultats sur EVA et consommation d’AINS prometteurs mais peu généralisables.
Kannan P, Claydon LS. Some physiotherapy treatments may relieve menstrual pain in women with primary dysmenorrhea: a systematic review. J Physiother. 2014;60(1):13-21. — Revue systématique de qualité correcte, mais hétérogénéité des interventions élevée ; donne un contexte utile.
Lee SM, Lee JH. Immediate effect of ankle balance taping with kinesiology tape for chronic ankle instability. Med Sci Monit. 2017. — À usage comparatif pour mécanisme d’action uniquement ; ne porte pas sur l’endométriose. Pour les placements grossesse : littérature sur K-taping obstétrical (douleurs lombaires et pelviennes gravidiques) — plusieurs ECR disponibles, niveau de preuve modéré.
Nutrition et alimentation
Arab A. et al. — Food groups and nutrients consumption and risk of endometriosis: a systematic review and meta-analysis of observational studies — Nutr J, 2022;21:58
Abulughod N., Valakas S., El-Assaad F. — Dietary and Nutritional Interventions for the Management of Endometriosis — Nutrients, 2024;16(23):3988. DOI: 10.3390/nu16233988
Barnard ND. et al. — Nutrition in the prevention and treatment of endometriosis: A review — Front Nutr, 2023;10:1089891. DOI: 10.3389/fnut.2023.1089891
Brouns F., Van Haaps A. et al. — Diet associations in endometriosis: a critical narrative assessment with special reference to gluten — Front Nutr, 2023;10:1166929
Chadchan SB. et al. — Gut microbiota and microbiota-derived metabolites promotes endometriosis — Cell Death Discov, 2023;9:28
Cirillo M. et al. — Mediterranean Diet and Oxidative Stress: A Relationship with Pain Perception in Endometriosis — Int J Mol Sci, 2023;24:14601. DOI: 10.3390/ijms241914601
Guo C., Zhang C. — Role of the gut microbiota in the pathogenesis of endometriosis: A review — Front Microbiol, 2024;15:1363455
Meneghetti JK. et al. — Effect of Dietary Interventions on Endometriosis: A Systematic Review and Meta-Analysis of Randomized Controlled Trials — Reprod Sci, 2024;31:3613-3623
Moore JS. et al. — Endometriosis in patients with irritable bowel syndrome: specific symptomatic and demographic profile, and response to the low FODMAP diet — Aust NZ J Obstet Gynaecol, 2017;57:201-205
Muscogiuri G. et al. (Springer Nature) — Effectiveness of Medical Nutrition Therapy in the Management of Patients with Obesity and Endometriosis: from the Mediterranean Diet to the Ketogenic Diet, through Supplementation — Curr Obes Rep, 2025. DOI: 10.1007/s13679-025-00662-8
Noormohammadi M. et al. — Mediterranean diet adherence and healthy diet indicator might decrease odds of endometriosis — Scientific Reports, 2025. DOI: 10.1038/s41598-025-20621-6
Pieczyńska J., Gałęcka M., Złotkowska D. — The Importance of Diet in the Treatment of Endometriosis — MDPI Gastroenterology Insights, 2024;4(4):34
Sukan B. et al. — Effect of antioxidant supplementation on endometriosis-related pain: a systematic review — Curr Nutr Rep, 2022;11:753-764
van Haaps AP. et al. — The effect of dietary interventions on pain and quality of life in women diagnosed with endometriosis: a prospective study with control group — Hum Reprod, 2023;38(12):2433-2446. DOI: 10.1093/humrep/dead214
van Haaps AP. et al. — A gluten-free diet for endometriosis patients lacks evidence to recommend it — AJOG Glob Rep, 2024;4:100369
Varney J. et al. (Monash University) — Clinical Trial: Effect of a 28-Day Low FODMAP Diet on Gastrointestinal Symptoms Associated With Endometriosis (EndoFOD) — A Randomised, Controlled Crossover Feeding Study — Alimentary Pharmacology & Therapeutics, 2025. PMC12107219
Velho RV., Werner F., Mechsner S. — Endo Belly: What Is It and Why Does It Happen? A Narrative Review — J Clin Med, 2023;12:7176
Zheng SH. et al. — Antioxidant vitamins supplementation reduce endometriosis related pelvic pain in humans: a systematic review and meta-analysis — Reprod Biol Endocrinol, 2023;21(1):79
Zaragoza-Martí A. et al. — The importance of nutrition in the prevention of endometriosis: systematic review — Nutr Hosp, 2024;41(4):906-915. DOI: 10.20960/nh.04909
Piasco F. — L’alimentation anti-endométriose — L’alimentation anti-inflammatoire pour vaincre les douleurs (études scientifiques à l’appui), 7ème édition — Testez Éditions, 2024 (320 pages, 300+ références scientifiques)
Psychologie
Del Pino-Sedeño T., Cabrera-Maroto M. et al. — Effectiveness of psychological interventions in endometriosis: a systematic review with meta-analysis — Frontiers in Psychology, 2024;15:1457842. DOI: 10.3389/fpsyg.2024.1457842
van Barneveld E., Manders J. et al. — Depression, Anxiety, and Correlating Factors in Endometriosis: A Systematic Review and Meta-Analysis — J Women’s Health, 2022;31(2):219-230. DOI: 10.1089/jwh.2021.0021
Hansen KE., Brandsborg B., Kesmodel US. et al. — Psychological interventions improve quality of life despite persistent pain in endometriosis: results of a 3-armed randomized controlled trial (MY-ENDO) — Qual Life Res, 2023;32(6):1727-1744. DOI: 10.1007/s11136-023-03357-6
Szypłowska M., Tarkowski R., Kułak K. — The impact of endometriosis on depressive and anxiety symptoms and quality of life: a systematic review — Front Public Health, 2023;11:1230303. DOI: 10.3389/fpubh.2023.1230303
Archivio di Medicina / Archives of Medical Science — Relationship between endometriosis and mental health. A systematic review and meta-analysis — 2025. DOI: 10.5114/aoms/208502
Carvalho S A., Eulalio I., Guiomar R. — Systematic review and meta-analysis of the relationship between emotion regulation, pain, depression and quality of life in women with endometriosis — Journal of Psychosomatic Research, 2025 (PROSPERO CRD42023427936). DOI: 10.1016/j.jpsychores.2025.112003
Labrador-Rached CJC. et al. — Psychological stress levels in women with endometriosis: systematic review and meta-analysis of observational studies — BJOG, 2019;127(5):538-548. DOI: 10.1111/1471-0528.16030
Martinez-Calderon J., García-Muñoz C. et al. — Acceptance and Commitment Therapy for Chronic Pain: An Overview of Systematic Reviews with Meta-Analysis of Randomized Clinical Trials — J Pain, 2024;25(3):595-617. DOI: 10.1016/j.jpain.2023.09.013
Lai L., Liu Y., McCracken LM. et al. — The efficacy of acceptance and commitment therapy for chronic pain: A three-level meta-analysis — Behav Res Ther, 2023;165:104308. DOI: 10.1016/j.brat.2023.104308
Vock I., Delker A., Rinderknecht R. et al. — Group eye movement desensitization and reprocessing (EMDR) in chronic pain patients — Front Psychol, 2024;15:1264807. DOI: 10.3389/fpsyg.2024.1264807
de Jongh A. et al. — State of the science: Eye movement desensitization and reprocessing (EMDR) therapy — J Trauma Stress, 2024;37:19-34. DOI: 10.1002/jts.23012
Simpson E. et al. — Systematic review: EMDR for adult PTSD — clinical and cost-effectiveness evidence — British Journal of Psychology, 2025. DOI: 10.1111/bjop.70005
VA/DoD — Clinical Practice Guideline for the Management of Posttraumatic Stress Disorder and Acute Stress Disorder — Departments of Veterans Affairs and Defense, 2023
Becker CM. et al. — ESHRE guideline: endometriosis — Human Reproduction Open, 2022, hoac009
CNGOF & Convergences PP — Douleurs pelviennes associées à l’endométriose — Consensus formalisé d’experts (108 experts) — EM-Consulte, 2025
Ministère de la Santé / Ameli.fr — Mon soutien psy : dispositif de remboursement des séances chez le psychologue — Mise à jour juin 2024. Disponible sur : monsoutienpsy.sante.gouv.fr et ameli.fr
Activité physique et yoga
Qian W. et al. — The effectiveness and safety of physical activity and exercise on women with endometriosis: A systematic review and meta-analysis — PLOS ONE, 2025. DOI: 10.1371/journal.pone.0317820. PROSPERO CRD42024547551
Tennfjord MK. et al. — Effect of physical activity and exercise on endometriosis-associated symptoms: a systematic review — BMC Women’s Health, 2021;21:355. DOI: 10.1186/s12905-021-01500-4
Gonçalves AV, Barros NF, Bahamondes L. — The Practice of Hatha Yoga for the Treatment of Pain Associated with Endometriosis — J Altern Complement Med, 2017;23(1):45-52. DOI: 10.1089/acm.2015.0343
Ravins I., Joseph G., Tene L. — The Effect of Practicing « Endometriosis Yoga » on Stress and Quality of Life for Women with Endometriosis: AB Design Pilot Study — Altern Ther Health Med, 2023;29(3):8-14. PMID: 35839113
Murfitt P., Smith s. — A Systematic Review on the Effectiveness of Yoga for Endometriosis-Associated Symptoms — Physiotherapy (Elsevier), 2024. DOI: 10.1016/j.physio.2024.XX (Synthèse de 20 études ECR et observationnelles)
Mikocka-Walus A., et al. — Yoga, cognitive-behavioural therapy versus education to improve quality of life in people with endometriosis: a randomised controlled trial — BMJ Open, 2021;11:e049695. DOI: 10.1136/bmjopen-2021-049695 (ECR en cours, Deakin University)
Álvarez-Salvago F. et al. — Effect of a Multimodal Supervised Therapeutic Exercise Program on Quality of Life, Pain, and Lumbopelvic Impairments in Women With Endometriosis Unresponsive to Conventional Therapy — Arch Phys Med Rehabil, 2023. DOI: 10.1016/j.apmr.2023.XX
Samami E. et al. — Pain-focused psychological interventions in women with endometriosis: a systematic review — Neuropsychopharmacology Reports, 2023;43(3):380-390. DOI: 10.1002/npr2.12358
Song B., Kim J. — Effects of Pilates on Pain, Physical Function, Sleep Quality, and Psychological Factors in Young Women with Dysmenorrhea: A Preliminary Randomized Controlled Study — Healthcare, 2023;11(14):2076. DOI: 10.3390/healthcare11142076
µ
Bonocher CM. et al. — Endometriosis and physical exercises: a systematic review — Reprod Biol Endocrinol, 2014;12:4. DOI: 10.1186/1477-7827-12-4
Ricci E. et al. — Physical activity and endometriosis risk in women with infertility or pain: Systematic review and meta-analysis — Medicine, 2016;95(40):e4957. DOI: 10.1097/MD.0000000000004957
Tourny C. et al. — Endometriosis and physical activity: a narrative review — J Gynecol Obstet Hum Reprod, 2023. PMID: 37345574
Arnista A et al. — Physiotherapy and Physical Activity in Endometriosis-Associated Pain: A Literature Review — Archiv-EuroMedica, 2025;15(3). journal-archiveuromedica.eu
Sachs MK. et al. — Physical activity in women with endometriosis: Less or more compared with a healthy control? — PMC, 2023. PMCID: PMC10487726
ANR — Programme CRESCENDO : acCRoitre l’Exercice physique et le Sport pour Combattre l’ENDOmétriose — Projet ANR-22-CE36-0002, anr.fr
HAS — Consultation et prescription médicale d’activité physique à des fins de santé — Guide de référence, mis à jour avril 2024. has-sante.fr
Légifrance — Décret n°2023-234 du 30 mars 2023 relatif aux conditions de prescription et de dispensation de l’activité physique adaptée
Becker CM. et al. — ESHRE guideline: endometriosis — Human Reproduction Open, 2022, hoac009
CNGOF & Convergences PP — Douleurs pelviennes associées à l’endométriose — Consensus formalisé d’experts (108 experts) — EM-Consulte, 2025
COREG-EPGV — Activité physique et endométriose — coregepgv-sport.fr (recommandations pratiques sur les 4 piliers de l’AP adaptée au cycle)
Sexothérapie
Yuan D. et al. — The effect of endometriosis on sexual function as assessed with the Female Sexual Function Index: systematic review and meta-analysis — Sex Med, 2023;11(1):qfac005. DOI: 10.1093/sexmed/qfac005
Facchin F., Barbara G., Saita E. et al. — Impact of endometriosis on quality of life and mental health: pelvic pain makes the difference — J Psychosom Obstet Gynaecol, 2015;36(4):135-141
Facchin F., Buggio L., Dridi D. et al. — Sexual function in women with endometriosis: a systematic review and meta-analysis — Hum Reprod Update, 2016;22(6):762-774. DOI: 10.1093/humupd/dmw034
Tajik M., Shahali S., Shadjoo K. — The co-effect of sensate focus technique and sexual position changing on sexual function of women who use medical treatment for endometriosis — J Obstet Gynaecol, 2022;42(8):3706-3711. DOI: 10.1080/01443615.2022.2158316
Tajik P., Shahali S., Padmehr R. — Effects of sensate focus technique and position changing on sexual function of women with deep-infiltrating endometriosis after surgery: A clinical trial study — Int J Reprod Biomed, 2023;21(6):509-520. DOI: 10.18502/ijrm.v21i6.13638
Del Pino-Sedeño T., Cabrera-Maroto M. et al. — Effectiveness of psychological interventions in endometriosis: a systematic review with meta-analysis — Front Psychol, 2024;15:1457842. DOI: 10.3389/fpsyg.2024.1457842
Rossi V., Galizia R., Tripodi F. et al. — Endometriosis and sexual functioning: how much do cognitive and psycho-emotional factors matter? — Int J Environ Res Public Health, 2022;19(9):5319. DOI: 10.3390/ijerph19095319
Matloobi M., Amini L., Shahali S. et al. — Effect of sex education on sexual function and sexual quality of life in women with endometriosis: a quasi-experimental study — Int J Gynaecol Obstet, 2022;159(3):702-710. DOI: 10.1002/ijgo.14284
Culley L., Hudson N., Mitchell H. et al. — « You feel like you’re drifting apart »: a qualitative study of impacts of endometriosis on sex and intimacy amongst heterosexual couples — Sex Relat Ther, 2024;39(2):142-165. DOI: 10.1080/14681994.2024.2306316
[Auteurs MDPI J Pers Med] — Does Sexual Function and Quality of Life Improve after Medical Therapy in Women with Endometriosis? A Single-Institution Retrospective Analysis — J Pers Med, 2023;13(12):1646. DOI: 10.3390/jpm13121646
Sarvestani MH., Noroozi M., Hashemi M. et al. — A comprehensive interventional program to improve the sexual function of women with endometriosis: a mixed-methods protocol study — Reprod Health, 2024;21:29. DOI: 10.1186/s12978-024-01759-4
Brotto L. et al. — New management approaches for female sexual dysfunction — Current Opinion in Psychology, 2024. DOI: 10.1097/MOP.0000000000001402 (Thibaut F. journal)
Oppenheimer A. et al. — Measurement properties of sexual function assessment questionnaires in women with endometriosis: A systematic review following COSMIN guidelines — Acta Obstet Gynecol Scand, 2024;103:xx. DOI: 10.1111/aogs.14768
Becker CM. et al. — ESHRE guideline: endometriosis — Human Reproduction Open, 2022, hoac009
CNGOF & Convergences PP — Douleurs pelviennes associées à l’endométriose — Consensus formalisé d’experts — EM-Consulte, 2025
Ministère de la Santé — Stratégie nationale de lutte contre l’endométriose 2022-2025 — solidarites-sante.gouv.fr
AIUS / DIU Sexologie clinique — Diplôme Inter-Universitaire de Sexologie Clinique et Sexothérapie — Université Paris Cité, Université de Nantes (programme national)
Endomind — Sexualité, couple & endométriose — endomind.fr
Ameli.fr / Ministère de la Santé — Dispositif Mon soutien psy : accès direct et remboursement des séances de psychologie, mise à jour juin 2024 — monsoutienpsy.sante.gouv.fr